Esterilização de Líquidos, Sólidos, Resíduos e Substâncias Biológicas Perigosas
Esterilização fácil, segura, precisa, reprodutível e validável
O processo de esterilização em uma autoclave pode ser bastante difícil. Por exemplo, ao esterilizar líquidos ou sólidos (instrumentos, copos, filtros ou tecidos) para uso posterior no laboratório, o processo de esterilização deve garantir a produção de um produto estéril, reprodutível a qualquer momento. Os produtos esterilizados para uso em laboratórios não podem ser testados quanto à esterilidade, pois isso os contaminaria novamente e se tornariam inúteis. A validação dos processos de esterilização a vapor vem se tornando uma questão cada vez mais importante para garantir resultados reprodutíveis que podem ser verificados. Além disso, os aspectos de segurança geralmente devem ser considerados durante a autoclavagem e, em particular na esterilização de líquidos. A esterilização é geralmente feita a uma temperatura de 121⁰C. Isso corresponde a uma pressão de vapor de aproximadamente 2 bar. Altas temperaturas e a pressão que se segue podem representar um risco para o operador se o processo de autoclavagem apresentar falhas ou não for executado corretamente.
Esterilização de líquidos e resíduos líquidos em garrafas
Esterilizar líquidos é uma das tarefas mais exigentes em um laboratório. Os processos de esterilização podem durar muito tempo, os frascos devem estar abertos ou pelo menos semi-abertos, pois quando parte do líquido ferver os frascos podem estourar. Outra questão a ser abordada é se os líquidos dentro dos frascos atingem mesmo a temperatura de esterilização requerida (por exemplo, 121° C) e quando podem ser removidos com segurança da autoclave após a conclusão do processo de esterilização.
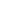
Visualizando o processo de esterilização de líquidos, ele se divide em três fases:
- Fase de aquecimento e tempo de equilíbrio (H – Heat Up)
- Fase de esterilização, ex. 121⁰C por 20 minutos (S – Sterilization)
- Fase de resfriamento à uma temperatura de remoção segura (C – Cooling)
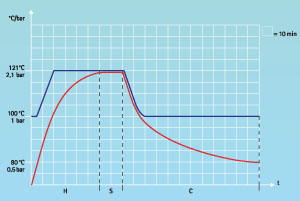
Ilustração 1 – Processo de Esterilização / Fases
Linha azul: Temperatura dentro da câmara (vaso de pressão) da autoclave / Linha vermelha: temperatura medida dentro do líquido
A ilustração 1 detalha as fases individuais por meio de um display gráfico. A linha azul representa a temperatura dentro do vaso de pressão da autoclave e a linha vermelha a temperatura dentro do líquido. É claramente visível que a temperatura dentro da câmara da autoclave alcança rapidamente a temperatura requerida de 121⁰C, enquanto os líquidos dentro dos frascos precisam de um tempo muito maior para atingir a temperatura de esterilização. Durante o tempo de aquecimento, a energia térmica do vapor é transferida para os frascos por meio da condensação do vapor. Este processo de condensação e a consequente transferência térmica requerem algum tempo, explicando o intervalo de tempo entre o simples aquecimento do vaso de pressão e o aquecimento do próprio líquido. O tempo necessário para atingir as mesmas temperaturas dentro do vaso de pressão da autoclave e dos líquidos é chamado de tempo de equilíbrio.
Hoje em dia, existem autoclaves utilizadas nos laboratórios ainda não estão equipadas com uma medição de temperatura dentro de um frasco de referência. A temperatura exata do líquido a ser esterilizado não está sendo medida, dessa forma não pode ser utilizada para regular o processo de esterilização. Estas autoclaves iniciam a fase de esterilização após a temperatura requerida dentro do vaso de pressão da autoclave ter sido atingida. O tempo de equilíbrio necessário para que o líquido também atinja a temperatura desejada não é levado em consideração. Os líquidos, assim, nunca atingem uma temperatura de esterilização de, por exemplo 121°C e, consequentemente, a eficiência microbiológica do processo de esterilização não é mais garantida. Dependendo da resistência dos microrganismos, eles são inativados parcialmente ou simplesmente em nada.
Medindo a temperatura dentro de um frasco de referência
Ao medir a temperatura dentro de um frasco de referência por meio de um sensor de temperatura, a temperatura exata do líquido a ser esterilizado pode ser determinada e utilizada para regular o processo de esterilização. O tempo de esterilização só começa a ser considerado após a temperatura requerida dentro do líquido ser alcançada.
O frasco de referência deve ser preenchido com água. É crucial que o tamanho e o nível de enchimento do frasco de referência correspondam ao maior recipiente preenchido com o líquido a ser esterilizado.
Temperatura para uma remoção segura
O sensor de temperatura para medição dentro do frasco de referência é necessário para garantir que a temperatura de esterilização do líquido seja alcançada. Também é necessário garantir uma temperatura de remoção segura após a esterilização ter sido realizada. Dentro de uma autoclave, os líquidos são aquecidos a temperaturas consideravelmente acima do ponto de ebulição normal (100° C). O calor térmico transferido para o líquido em conexão com a pressão excessiva associada pode oferecer riscos para o operador de uma autoclave. Por exemplo, pode ocorrer uma ebulição retardada, o que significa que o líquido começará a ferver espontaneamente quando a autoclave for aberta. Essa ebulição instantânea gerará uma onda de pressão que consiste em vapor e líquido quente, em erupção – semelhante a um gêiser – dos recipientes. 1 litro de água irá gerar 1000 litros de vapor! Com base nesse considerável potencial de risco, as autoclaves utilizadas para esterilizar líquidos estão sujeitas às regulamentações correspondentes. A DIN EN 61010-2-040 estipula que as autoclaves utilizadas para esterilização de líquidos devam ser equipadas com dispositivos de segurança que impeçam a abertura da autoclave antes que os líquidos sejam resfriados até atingir uma temperatura que seja segura para a remoção. Uma temperatura de remoção segura é definida e padronizada como sendo 20K abaixo do ponto de ebulição da água na pressão atmosférica. Isso corresponde a uma temperatura de remoção segura de 80⁰C. As autoclaves de última geração já estão equipadas com sistema de travamento da porta dependente da temperatura e da pressão. Isso impede que a autoclave seja aberta, quando o vaso de pressão está pressurizado e enquanto a temperatura medida dentro do líquido exceder os 80⁰C estipulados.
Pode-se levar algum tempo até que os líquidos se esfriem à uma temperatura ideal para remoção. Um tamanho frequentemente utilizado para autoclaves em laboratórios é de uma capacidade de aproximadamente 150 litros. Se a autoclave estiver cheia de frascos contendo líquidos a serem esterilizados, o ciclo total de esterilização pode durar até 10 horas. Ou seja, durante um dia de trabalho, nem sequer um processo de esterilização pode ser concluído. Por isso, recomenda-se equipar a autoclave com um sistema de resfriamento que reduza o tempo total necessário para esterilizar a carga e evitar outros riscos ao esterilizar líquidos.
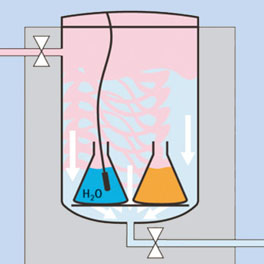
Ilustração 2 – Medindo a temperatura / Resfriamento com suporte de pressão
Resfriamento rápido – maximizando a produtividade e a segurança
Os sistemas de resfriamento disponíveis para autoclaves basicamente distinguem dois tipos de sistemas de refrigeração:
- Resfriamento por evaporação – fervendo o líquido durante a fase de resfriamento
- Resfriamento por radiação – calor irradiado do líquido, sem ebulição com este sistema de resfriamento
O resfriamento por evaporação é o mais utilizado dentro de uma autoclave. Isso pode ser:
– Auto-Resfriamento através da liberação gradativa de vapor.
– Resfriamento por ventilação – O ar frio do ambiente é ventilado para o interior vaso de pressão.
– Refrigeração por água sem o suporte de pressão.
Todos os tipos de resfriamento citados acima têm sérias desvantagens ao esterilizar líquidos e podem conter um considerável risco se o processo de esterilização não for realizado adequadamente, pois esse tipo de resfriamento requer que o líquido seja resfriado para depois ferver.
- Quando o líquido ferve durante o resfriamento, parte dele é perdida. A perda de líquido geralmente varia entre 3 e 10%, mas pode ser maior dependendo do conteúdo. Especialmente, se o teor de proteína do líquido é alto, ele tende a ferver ainda mais, aumentando novamente o nível de perda.
- Como os líquidos devem ferver para esfriar, a probabilidade de transbordarem é alta. Portanto, os frascos têm sido enchidos pela metade ou até mesmo apenas um terço para evitar o problema. Isto gera uma perda considerável de produtividade, pois 50 – 70% da capacidade disponível (dentro dos frascos) é perdida. Por outro lado, a fervura não pode ser evitada de forma confiável. Se os líquidos transbordarem, a autoclave deve ser limpa e, por exemplo, líquidos à base de ágar podem fluir para o sistema de tubulação (drenagem) da autoclave e ao esfriar podem solidificar-se gerando incrustação. A limpeza do sistema de tubulação possui um alto custo e somente pode ser realizada pelo fabricante da autoclave.
- Os líquidos só podem ferver com os frascos abertos. Portanto, devem estar totalmente abertos ou pelo menos ventilados. Se a ventilação dos frascos for esquecida ou malfeita, o líquido no interior não poderá ferver durante a fase de reaquecimento e, portanto, não resfriará. Após o frasco de referência ter atingido a temperatura de resfriamento de 80°C e assim permitir a abertura da autoclave, os frascos hermeticamente fechados ainda estão à temperatura de esterilização com a pressão correspondente de, por exemplo 2 bar à 121°C. Isto representa um risco considerável, uma vez que estes frascos podem explodir durante a remoção da carga da autoclave e o líquido nela contido pode evaporar espontaneamente – semelhante a uma ebulição retardada. 1 litro de água gera 1000 litros de vapor!
Portanto, ao adquirir uma autoclave, é recomendável definir com exatidão quais aplicações serão usadas e como devem ser equipadas com relação à produtividade e segurança.
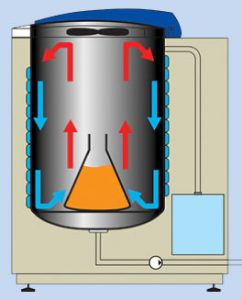
Ilustração 4 – Ultra resfriamento
Resfriamento por radiação (Resfriamento rápido com suporte de pressão)
O resfriamento por radiação possui vantagens em comparação ao resfriamento por evaporação. Durante o resfriamento rápido com suporte de pressão, o vaso de pressão é resfriado em toda a sua superfície por meio de bobinas de resfriamento conectadas externamente com água fria. Antes que o resfriamento seja ativado após a fase de esterilização, o vapor dentro do vaso de pressão é substituído por ar comprimido filtrado estéril. Este ar pressurizado impede que o líquido ferva durante a fase de resfriamento. O calor é transferido do líquido para as paredes frias do vaso de pressão por meio de radiação e os líquidos são resfriados.
O resfriamento rápido com suporte de pressão permite um ganho substancial na produtividade, já que o tempo de processo comparado ao auto resfriamento é reduzido. Considerando que o auto-resfriamento requer até 10 horas para um processo geral de autoclavagem, o tempo de resfriamento rápido com suporte de pressão pode ser reduzido em até 60% – dependendo da quantidade de líquidos processados.
Além disso, todos os riscos e desvantagens descritos para o resfriamento por evaporação (ebulição retardada, perda de líquido, excesso de ebulição, sem resfriamento dos frascos hermeticamente fechados) são eliminados de forma confiável, pois o líquido não é mais fervido. Esse tipo de resfriamento permite que os frascos sejam enchidos até o nível máximo (50 a 70% de produtividade). Abrir ou ventilar os frascos já não é mais necessário.
Otimize ainda mais os ciclos do seu processo
As autoclaves de última geração permitem uma melhor otimização de resfriamento de líquidos em módulos. Isso aumenta ainda mais a produtividade, mas também influencia a qualidade dos líquidos esterilizados. Muitos líquidos contêm ingredientes que não são muito estáveis ao calor. Os líquidos devem ser esterilizados, mas o tempo que eles serão expostos ao impacto do calor deve ser o mais curto possível para que esses ingredientes sensíveis a temperaturas mais quentes não sofram impactos negativos.
Módulo 1 – Ventilador Radial
O ventilador radial gera uma corrente de ar dentro do vaso de pressão da autoclave durante a fase de resfriamento. Esta corrente de ar força o calor frascos em direção às paredes do vaso de pressão resfriado por resfriamento rápido com pressão de suporte. Este processo encurtará o tempo de resfriamento em até 70% em comparação com o auto resfriamento.
Módulo 2 – Ultra resfriamento
O Ultra cooler é um trocador de calor resfriado a água adicional, integrado diretamente no vaso de pressão da autoclave. Isso permite remover o calor do frasco exatamente onde está ele está. Dentro do vaso de pressão. Por meio de uma transferência térmica substancialmente melhorada, o tempo de resfriamento pode ser reduzido em até 90% em relação ao auto resfriamento.
Nota: Como o ventilador radial e o Ultracooler estão instalados dentro do vaso de pressão, tome cuidado para que eles não reduzam o espaço utilizável disponível dentro da autoclave.
Esterilização de sólidos e resíduos em sacos para descarte
Ao esterilizar sólidos (por exemplo, instrumentos, objetos de vidro vazios, pontas de pipetas em caixas, filtros e tecidos), bem como ao descontaminar resíduos em sacos de descarte, deve-se assegurar que uma atmosfera de vapor esteja se formando exatamente onde é necessária, ou seja, em todas as superfícies internas e externas do produto a ser esterilizado. Muitas autoclaves não removem o ar de forma confiável, da autoclave e do produto. Se o ar permanecer dentro da autoclave e do produto, nenhum efeito de esterilização é possível, pois somente o vapor transporta a energia térmica necessária para inativar os microrganismos de maneira efetiva.
Remoção de ar ineficaz
As ilustrações 5 e 6 mostram uma remoção de ar ineficaz utilizando o exemplo de uma caixa com ponteiras de pipeta e também com sacos para descarte. Se a autoclave for simplesmente aquecida, o ar é deslocado e uma atmosfera de vapor se acumula dentro do vaso de pressão da autoclave, mas o ar permanece dentro do produto a ser esterilizado. O ar que permanece no interior do produto, no entanto, impede que o vapor entre onde sua energia térmica é necessária para obter um efeito de esterilização.
A mesma temperatura do vapor (por exemplo, 121 ° C), o ar contém apenas uma fração da energia térmica necessária. Para produtos que não podem ser esterilizados em uma atmosfera de vapor, existem esterilizadores à ar quente – no entanto, eles esterilizam em temperaturas mais altas (180 – 250⁰C) exigindo muito mais tempo (várias horas). Um efeito de esterilização do ar à temperaturas de 121°C – 134°C e um tempo de esterilização de 3-20 minutos que normalmente são utilizados dentro de um esterilizador à vapor são mais comuns em rotinas laboratoriais.
Secagem de objetos sólidos – Super Secagem
Itens sólidos como instrumentos ou frascos vazios são normalmente colocados dentro de um forno de secagem após o processo de esterilização. Autoclaves de última geração permitem a secagem de sólidos logo após o processo de esterilização. Esterilização e secagem no mesmo ciclo. O contato manual com o material esterilizado, pode causar contaminação desnecessária.
Esterilização de substâncias biologicamente perigosas
A esterilização de substâncias biologicamente perigosas é um desafio especial. Durante a fase de aquecimento, o ar dentro da autoclave é substituído por vapor. O ar é deslocado da autoclave e liberado na sala onde a autoclave está instalada. TRBA 100 – (Technical Regulations for Biological Working Materials) exigem que, em laboratórios do Nível de BioSegurança BSL2, o ar de exaustão do processo de uma autoclave deve ser tratado, pois o ar de exaustão pode estar contaminado por microrganismos do produto a ser esterilizado. Um ciclo apropriado deve ser utilizado. No caso de autoclaves, geralmente é filtração. Portanto, a autoclave pode ser equipada com um filtro de exaustão de ar. Todo o ar removido da autoclave passa pelo filtro fazendo com que os microrganismos sejam retidos no mesmo. O filtro é esterilizado “em linha” durante o processo de esterilização para inativar os microrganismos nele retidos.
O TRBA 100 lida apenas com o ar de exaustão liberado da autoclave, mas não com o condensado coletado. Durante o processo de esterilização, o vapor condensa no produto e, assim, transforma-se novamente em água (condensado). Esta água também pode estar contaminada com microrganismos. Portanto, o condensado deve permanecer dentro da autoclave durante o processo de esterilização e também deve ser esterilizado “em linha” antes de ser drenado após uma esterilização bem-sucedida.
Qualificação e validação
Durante a qualificação, verifica-se se um dispositivo é adequado para o uso pretendido e se um processo – por ex. um processo de esterilização – pode ser realizado considerando o produto a ser esterilizado com um resultado contínuo (reprodutível), um produto estéril. Geralmente, o processo de qualificação é dividido em três partes básicas:
- IQ – Qualificação de Instalação
Verificação, se um dispositivo foi fabricado e instalado de acordo com as especificações.
- OQ – Qualificação Operacional
Verificação, se um dispositivo opera geralmente de acordo com funções especificadas.
- PQ – Qualificação de Desempenho
Verificação se um dispositivo com o produto a ser tratado funciona de acordo com as especificações. O objetivo da qualificação e validação é uma prova documentada de que um dispositivo é adequado para o uso pretendido.
O efeito de esterilização de um processo de autoclave é verificado durante OQ (câmara vazia) e PQ (com produto) por meio de registradores de dados externos para temperatura e pressão, bem como usando bioindicadores baseados em Bacillus Stearothermophilus. Enquanto os registradores de dados externos para temperatura e pressão fornecem evidências de que o controle da autoclave exibe e documenta valores confiáveis, bem como realiza o processo de esterilização dentro de tolerâncias definidas, os bioindicadores fornecem evidências quanto à eficiência biológica. Para posicionar os bioindicadores, deve-se definir as áreas mais críticas de serem alcançadas para obter eficiência biológica. Exatamente nessas áreas, os bioindicadores devem ser colocados para cobrir um “pior cenário”. Todas as etapas de um QI, OQ e PQ devem ser documentadas em detalhes. Em cada um dos casos de execução de um QI, QO e QP, é necessária uma cooperação estreita entre usuário e fabricante.